Antígeno RhD: Du, D fraco, D parcial e testes laboratoriais
Por Brunno Câmara - terça-feira, julho 30, 2019
Antes de continuar a leitura do texto, quero te convidar para conhecer meus cursos:
- Hematologia básica clique aqui
- Anemias clique aqui
- Onco-hematologia clique aqui
- Interpretando o hemograma clique aqui
- Curso de Hematologia (10% off) clique aqui
- Preparatório de Análises Clínicas para Residência e Concurso clique aqui
Continue agora com a sua leitura do texto. Espero que goste.

Tire todas suas dúvidas em relação ao antígeno D do sistema sanguíneo Rh.
Sumário
- O antígeno RhD
- Fenótipo D negativo
- Fenótipos D variantes (D fraco [Du] e D parcial)
- Escolha dos soros reagentes anti-D
- Confirmação de um resultado negativo
- Interpretação
- Referências
1. O antígeno RhD
Foi o primeiro grupo sanguíneo clinicamente importante a ser descoberto após a identificação do grupo ABO.A frequência do fenótipo D+ (positivo) é cerca de 85% em caucasianos, 95% na África Subsaariana e maior que 99,5% no leste asiático.

Apesar de a maioria das pessoas serem D+ ou D- (negativo), existe uma área cinzenta em que se encontram variações do antígeno D, conhecidos como fenótipos D fraco, D parcial e DEL.
2. O fenótipo D negativo
Geralmente, resulta da total ausência da proteína RhD da membrana da hemácia.
A causa mais frequente do fenótipo D- é a completa deleção do gene RHD em homozigose.
Existem ainda casos de deleção em apenas um dos genes (heterozigose) ou a formação de um gene híbrido da junção de RHD com gene RHCE. Em todos esses casos, a proteína D normal/funcional não é formada.
3. Fenótipos variantes do antígeno D
D fraco (antigo DU)
O D fraco é uma variante do RhD em que a expressão do antígeno D (quantidade) encontra-se diminuída na superfície das hemácias.
Pelo menos 147 tipos de D fraco são conhecidos até o momento. Dependendo do tipo de antígeno presente, o paciente será classificado como D+ ou D-.
Para os tipos 1, 2 e 3 recomenda-se que sejam considerados como RhD positivos. Para os outros tipos a recomendação é que sejam classificados como RhD negativos.
O termo DU foi inicialmente usado para denominar antígenos D de hemácias que não aglutinavam com anti-D IgM, mas reagiam com anti-D IgG no teste de antiglobulina.
Com os modernos soros anti-D monoclonais, que possuem ambos anti-D IgG e IgM, a maioria das hemácias que seriam anteriormente classificadas como DU agora são consideradas como fenótipo D+ nos testes de rotina.
DU = fenótipo D fraco sorológico
⚠ A recomendação é que os laboratórios utilizem a terminologia D fraco ao invés do termo DU.
D parcial
O fenótipo D parcial ocorre quando há substituição de um aminoácido em pelo menos uma das alças da região extracelular da proteína na membrana eritrocitária.
A maioria dos pacientes com fenótipo D parcial são considerado D+ pelos métodos sorológicos de rotina.
Os antígenos D parciais foram classificados em categorias (numerais romanos), que vão de DII a DVII. Posteriormente, após análises moleculares eles também são designados por nomes como DBT, DFR e DHAR.
Até o momento, 105 tipos de D parciais foram descritos. Desses, o mais comum é o DVI, sendo o mais provável de estar associado a formação de anti-D na população caucasiana.

O grande problema é que o DVI difere bastante do antígeno D normal. Se um paciente com DVI for classificado como D+, caso seja transfundido com hemácias D+, o organismo reconhecerá essas hemácias como estranhas e começará a produzir anti-D.
Então, muitos testes hoje em dia já são programados para não detectar o DVI e o paciente ser classificado como RhD-. Assim, o risco de uma aloimunização diminui.
Até o momento, 105 tipos de D parciais foram descritos. Desses, o mais comum é o DVI, sendo o mais provável de estar associado a formação de anti-D na população caucasiana.

O grande problema é que o DVI difere bastante do antígeno D normal. Se um paciente com DVI for classificado como D+, caso seja transfundido com hemácias D+, o organismo reconhecerá essas hemácias como estranhas e começará a produzir anti-D.
Então, muitos testes hoje em dia já são programados para não detectar o DVI e o paciente ser classificado como RhD-. Assim, o risco de uma aloimunização diminui.

4. Qual soro anti-D escolher?
Os reagentes monoclonais disponíveis atualmente são capazes de detectar vários epítopos de RhD. Existem outros que são um mistura de vários tipos de anticorpos monoclonais.É importante estar atento que nenhum reagente será capaz de detectar todos os antígenos variantes. Sendo assim, o recomendado é a utilização de uma combinação de soros anti-D diferentes.
Não há um consenso em qual a melhor forma de detectar o antígeno D.
A recomendação é que se utilize dois reagentes:
- Um reagente que possui uma mistura de anticorpos monoclonais que detectem a maioria dos D fracos e D parciais;
- Um reagente monoclonal que não detecte a variante mais comum, ou seja, o DVI.
Atualmente, você pode encontrar cartões para tipagem em gel que incluem diversas variações para a tipagem RhD.

5. Confirmando um resultado RhD negativo
É importante lembrar que a investigação do RhD dependerá de sua finalidade. Geralmente, no laboratório clínico é feita apenas a confirmação do D fraco, nos casos em que o resultado inicial tenha dado negativo.
A reação será semelhante a de um coombs indireto, sendo que ao invés de colocar o plasma do paciente, será colocado o soro anti-D.
A reação será semelhante a de um coombs indireto, sendo que ao invés de colocar o plasma do paciente, será colocado o soro anti-D.
No caso de banco de sangue, a investigação deve ser mais detalhada, utilizando vários reagentes diferentes, para evitar ao máximo uma possível aloimunização.
- Prepare uma suspensão salina (2 - 5%) das hemácias a serem testadas (paciente);
- Colocar uma gota do soro anti-D em um tubo devidamente identificado.
- Em um segundo tubo (controle negativo) colocar uma gota do reagente de controle Rh;
- Acrescente uma gota da suspensão nos dois tubos (teste e controle).
- Homogeneize bem o conteúdo;
- Incube os tubos por 15 minutos à 37ºC;
- Lave as hemácias dos tubos 3 vezes (aprenda como lavar aqui);
- Adicione 2 gotas do reagente de antiglobulina humana para cada tubo. Homogeneize bem;
- Centrifugue por 15 segundos a 3400 rpm;
- Leitura:
- a) agitar levemente o tubo;
- b) observe se há aglutinação das hemácias;
- c) faça a semi-quantificação do resultado (0, +, ++, +++).
Técnica em gel
- Prepare uma suspensão de hemácias a 1%:
a) Centrifugue o tubo com a amostra para sedimentar as hemácias;
b) 1000 µL da solução de diluição (consulte a marca do kit);
c) 10 µL das hemácias concentradas por centrifugação; - Pipete 50 µL da suspensão no microtubo do cartão específico para Coombs (consulte a marca do kit);
- Pipete 25 µL do soro anti-D no microtubo;
- Incube durante 15 minutos a 37ºC;
- Centrifugue de acordo com as recomendações da marca do kit;
- Realize a leitura e faça a semi-quantificação.
A maioria dos D fracos sorológicos são detectados quando mulheres grávidas, potenciais receptores de transfusão ou doadores de sangue possuem uma tipagem para RhD com fraca aglutinação (≤ 2+), usando reagentes anti-D potentes.
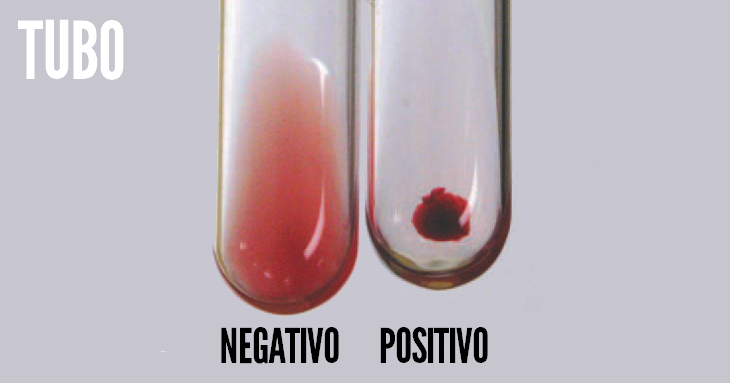

6. Interpretação dos resultados em laboratório clínico
- Anti-D negativo e pesquisa de D fraco negativo = fator RhD negativo;
- Anti-D negativo e pesquisa de D fraco positiva = fator RhD positivo;
Lembrando que é necessário reportar os resultados dos dois testes que foram realizados, e não apenas colocar o resultado do teste confirmatório.
Em bancos de sangue a investigação deve ser mais detalhada, e dependerá se a pessoa será a doadora ou a receptora do concentrado de hemácias.
7. Referências
Daniels, G. (2013), Variants of RhD – current testing and clinical consequences. Br J Haematol, 161: 461-470. doi:10.1111/bjh.12275Sandler SG, Chen LN, Flegel WA. Serological weak D phenotypes: a review and guidance for interpreting the RhD blood type using the RHD genotype. Br J Haematol. 2017;179(1):10–19. doi:10.1111/bjh.14757
Girello AL, Kuhn TIBB. Fundamentos da imuno-hematologia eritrocitária. 3ª Ed.







